La visita proctologica non è sicuramente tra i momenti più gradevoli da affrontare, ma viene spesso vissuta con più timore di quanto in realtà meriti. La patologia anorettale è sovente dolorosa di per sé: l’imbarazzo ed il timore di avere male durante la visita possono portare a ritardare la diagnosi in diversi casi, spesso in realtà facilmente risolvibili senza particolare trauma o disturbo.
Per arrivare alla corretta diagnosi di una patologia proctologica, i tempi fondamentali sono:
- La raccolta delle informazioni (anamnesi):
E’ importante indagare su molti aspetti piuttosto “intimi” della vita del paziente, apparentemente anche poco relazionabili al problema per cui in paziente si presenta alla visita.
Si dovrà indagare su fattori ereditari e familiari, malattie pregresse ed associate, abitudini fisiologiche ed infine occorre una descrizione accurata dei sintomi che protano il paziente alla visita. - La visita (manuale e strumentale), che comprende
- L’esame obiettivo del paziente
- L’esplorazione anale / rettale e, se necessaria, vaginale, al fine di valutare col tatto la presenza di elementi patologici ed il funzionamento dei muscoli perineali.
- L’anorettoscopia con strumento rigido monouso, che permette di vedere effettivamente le lesioni del canale anale e del retto.
L’esame con lo strumento rigido permette di valutare bene gli ultimi 12-15 cm dell’intestino, arrivando spesso a vedere la mucosa fino a 20 -25 cm dall’orifizio anale.
E’ importante che il paziente esegua quindi una piccola preparazione intestinale circa 2 ore prima dell’esame, che consiste nell’esecuzione di una piccola rettoclisi (una peretta di pulizia da circa 100 ml, facilmente reperibile in farmacia).
- Esami strumentali più complessi possono essere necessari in caso di presenza o di sospetto di particolari patologie
- La colonscopia può essere necessaria per vedere il colon a monte del tratto esplorabile durante la visita.
E’ sicuramente un esame più complesso ed invasivo, condotto con una strumento flessibile, che permette di osservare tutta la mucosa del colon fino al piccolo intestino. Viene condotto in un secondo tempo rispetto alla visita, con lo strumentario specifico, e previa una preparazione accurata del colon. Durante l’esame è possibile effettuare delle biopsie su eventuali lesioni, nonché asportare eventuali polipi, ovvero formazione tumorali di piccole dimensioni. - L’ecografia andoanale/endorettale viene effettuata con una sonda particolare, che permette di ricostruire un’immagine tridimensionale dei tessuti perianali e perirettali.
Anche qui è necessaria la piccola preparazione locale come già spiegato.
L’esame permette di vedere e valutare l’estensione di eventuali danni muscolari, di ascessi o fistole anali e, in caso di tumori, l’estensione e la profondità della neoplasia. - La manovolumetria anorettale è un esame fondamentale nello studio della patologia funzionale del retto, del canale anale e del perineo. Il funzionamento dei vari gruppi muscolari può essere valutato tramite l’introduzione di un piccolo catetere a palloncino, che rileva le variazioni di pressione e quindi il lavoro eseguito dai vari muscoli che compongono la zona perineale. L’esame è assolutamente indolore, e richiede circa 20 minuti di tempo.
- La Rx defecografia è un esame ormai non particolarmente utilizzato. Previa l’introduzione di un clistere con mezzo di contrasto, serve a studiare il funzionamento dei vari gruppi muscolari durante la defecazione.
- La RMN funzionale del pavimento pelvico ha ormai soppiantato il precedente.
E’ un esame sofisticato, di II livello, che permette di vedere fisicamente i muscoli che compongono il pavimento pelvico. Con le macchine attuali, si riesce a vedere in tempo reale il funzionamento di questi muscoli, indispensabile per la valutazione delle malattie funzionali e della stipsi da defecazione ostruita. Ancora, permette di valutare l’estensione di patologie infettive (ascessi – fistole) o tumorali che interessano retto e canale anale.
- La colonscopia può essere necessaria per vedere il colon a monte del tratto esplorabile durante la visita.
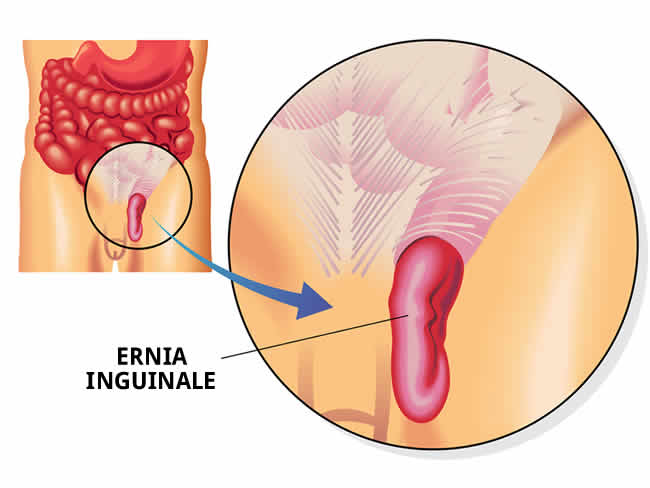
Anche l’ernia inguinale può essere trattata con tecnica mininvasiva laparoscopica. L’approccio può essere eseguito per via Pre-peritoneale (TEP) oppure Trans-peritoneale (TAPP).
Tecnica TAPP
Attraverso alcuni piccoli accessi alla cavità addominale (in genere tre: uno a livello della cicatrice ombelicale per l’ottica e due laterali, da 5 – 10 mm) è possibile lavorare sulla parte interna della porta erniaria ed applicare un particolare tipo di rete (mesh) adatta a chiudere il difetto di parete.
Dopo aver ridotto il contenuto erniario, si apre il peritoneo e si confeziona una tasca in cui viene appoggiata la rete, che può essere fissata in sede con colla biologica. Abbiamo attualmente abbandonato i mezzi di fissazione fisici quali punti o spirali, che hanno dato in passato problemi di dolore postoperatorio. Gli adesivi tessutali, essendo meno traumatici, permettono di fissare la protesi senza procurare danni vascolari e/o nervosi e possono ridurre il tasso di complicanze in questo tipo di chirurgia.
Un particolare tipo di rete (Progrip – Covidien) è particolarmente interessante in quanto dotato di “pedicelli” simili al velcro, che permettono la corretta fissazione della rete senza dover ricorrere a colle o punti.
Ancora, stiamo oggi utilizzando reti presagomate, di misura ottimale per la tasca preperitoneale in cui vengono posizionate, che quindi restano posizionate in sede per la loro stessa forma.
Il lembo peritoneale viene poi suturato a ricoprire la rete, al fine di evitare l’insorgenza di aderenze con le anse intestinali.
Gli strumenti vengono estratti e si sutura l’accesso ombelicale – il più grande, di circa 1 cm – con un punto riassorbibile.
Leggi tutto: Approccio laparoscopico per il trattamento dell’ernia inguinale