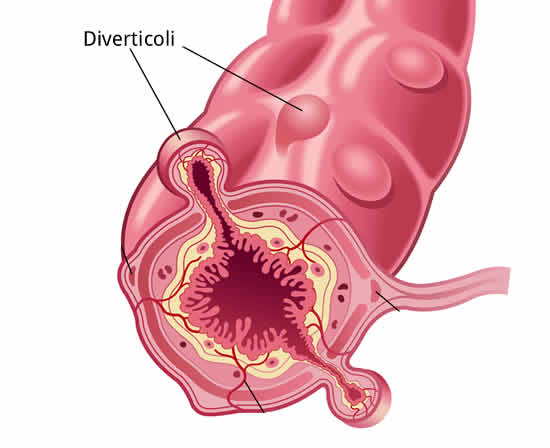
Nell’intestino, e in particolare nel colon, i normali movimenti di contrazione della muscolatura di parete, che servono a far progredire le feci (peristalsi intestinale), creano delle zone in cui la pressione intraluminale transitoriamente aumenta.
A livello dei punti di ingresso dei vasi sanguigni nella parete colica si trovano fisiologicamente delle piccole zone di minor resistenza. E’ qui che agisce la maggior pressione, sfinacando in questi punti la parete e formando delle piccole estroflessioni della mucosa attraverso il piano muscolare: si formano così i diverticoli. Inizialmente di pochi millimetri, possono col tempo aumentare di dimensione fino a 8 -10 mm di ampiezza o più.
La malattia diverticolare (diverticolosi) del colon consiste appunto nella presenza in questo tratto di intestino di diverticoli più o meno grandi e numerosi. La malattia si sviluppa prevalentemente a livello del colon discendente e sigma, ovvero nella parte distale del grosso intestino, dove la spinta per far progredire le feci è necessariamente maggiore.
Sopra i 40 anni, circa il 10% della popolazione è portatrice di diverticoli, che aumentano con l’età fino ad interessare sopra i 60 anni più di metà della popolazione.
Fattori di rischio
Alcune situazioni aumentano il rischio di formazione dei diverticoli.
La malattia è più frequente nel sesso femminile, in presenza di obesità e nelle condizioni di stipsi o rallentato transito intestinale, per la maggior pressione che si viene a creare all’interno del colon. Una dieta ricca di fibre fin da giovane età, con alvo regolare che non necessita di spinta prolungata, è indicata per contrastare la formazione dei diverticoli del colon
Sintomi e quadro clinico
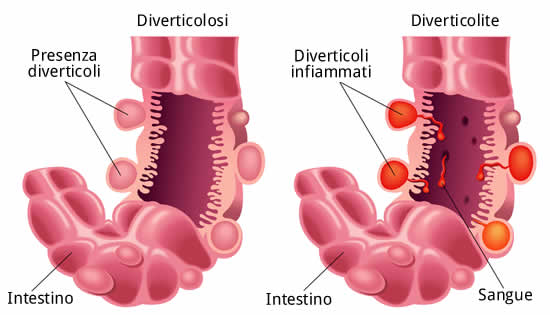
Nella maggior parte dei casi i diverticoli non danno sintomi; solo saltuariamente possono sanguinare leggermente, ma quasi mai questo sangue è visibile macroscopicamente nelle feci, anche se è invece rilevabile con la ricerca chimica nelle feci del cosiddetto “sangue occulto".
Il quadro diventa sintomatico in caso di complicanze, quali sanguinamento, infezione, perforazione o occlusione intestinale.
Il sanguinamento a volte è importante e dà origine a violente scariche di feci poco formate, miste a sangue vivo e coaguli. Di solito il sanguinamento è facilmente riconoscibile e preoccupante, anche se si limita a poche scariche.
Non sempre, a meno che non vi sia una sovrapposizione infiammatoria importante, è associato dolore addominale.
Quasi sempre il sanguinamento tende ad arrestarsi spontaneamente, anche se talvolta è necessario il ricovero e, in caso di perdite ematiche importanti, una trasfusione di sangue.
Nel 10% - 25% delle persone con diverticolosi si manifestano sintomi di diverticolite.
All’interno dei diverticoli si accumulano spesso residui fecali duri, come pure fibre grossolane o piccoli semi indigeriti. La parete del diverticolo si può quindi infiammare, dando la possibilità ai batteri presenti nelle feci di infettare la parete intestinale nella zona interessata.
Il quadro sarà allora dominato da dolore addominale, di solito ai quadranti sinistri dell’addome, febbre più o meno elevata, difficoltà ad evacuare e malessere generale. Nella maggior parte dei casi l’infezione tende a risolversi con adeguata terapia medica. Spesso il quadro richiede il ricovero in ospedale per il trattamento.
Più raramente l’infezione progredisce, fino ad interessare il peritoneo con ascessi o un quadro di peritonite anche importante. I sintomi saranno in questi casi caratterizzati dal dolore, accompagnato da febbre alta, blocco della peristalsi, importante malessere. Oltre al trattamento medico, si impone in questi casi un trattamento chirurgico in urgenza.
La perforazione del diverticolo è un’evenienza che può avvenire in un diverticolo “sano”, ad opera di un corpo estraneo, oppure – più facilmente – in un diverticolo già sede di un processo infettivo.
Il dolore diventa importante e violento, con rapida evoluzione verso un quadro di peritonite che richiede quasi sempre il trattamento chirurgico in urgenza.
L’occlusione intestinale può insorgere in seguito a ripetuti episodi di diverticolite, risoltisi spontaneamente o con terapia medica: le pareti del tratto di colon interessato di inspessiscono per fenomeni infiammatori cronici fino a non permettere più il transito delle feci.
Solitamente il quadro occlusivo insorge in corso di un episodio di riacutizzazione di malattia, per cui al quadro di diverticolite si associa il completo blocco del transito intestinale, con addome teso e dolente e vomito ripetuto.
Diagnosi
Nei pazienti asintomatici , la diagnosi viene fatta occasionalmente, in corso di una colonscopia di screening per i tumori.
Diverso è il caso dei pazienti sintomatici.
In caso di sanguinamento limitato a piccole perdite visibili con le feci, o di episodi ricorrenti di modesto dolore addominale, per lo più ai quadranti di sinistra, l’esame di scelta è la colonscopia.
E’ essenziale, in presenza di questi sintomi, escludere che il problema sia dovuto ad un tumore del colon, che spesso esordisce proprio in questa maniera.
L’esame permette di vedere direttamente il tratto di colon sede della malattia, la presenza, il numero e la dimensione dei diverticoli, nonché la deformazione del viscere data dai processi infiammatori.
In caso di malattia complicata (diverticolite – perforazione), l’esame di scelta per valutare l’importanza del quadro è senz’altro la TAC, meglio con mezzo di contrasto. Esto esame, eseguibile al contrario della colonscopia anche in urgenza, permette di vedere bene l’estensione della flogosi, la presenza di ascessi o di peritonite ed i segni di una eventuale perforazione.
Malattia diverticolare non complicata
La semplice presenza di diverticoli, in assenza di sintomi, non è da considerare una malattia, ma solo una condizione clinica che richiede qualche attenzione dietetica.
E’ infatti opportuno evitare gli alimenti contenenti semi o fibre grezze, che possono fisicamente entrare nei diverticoli ed innescare la flogosi della parete.
D’altra parte è ben introdurre fibre “morbide” nella dieta e abbondante acqua, utili a facilitare e a mantenere un buon transito intestinale. A questo scopo può essere utile ricorrere ad integratori specifici di fibre solubili.
Diverticolite acuta
Il trattamento di base è medico.
In casi lievi è sufficiente una terapia antibiotica associata ad una dieta leggera e ad antiinfiammatori per la risoluzione del quadro.
Può essere indicato, ai fini di prevenire ulteriori episodi, un trattamento periodico con antibiotici intestinali e fermenti lattici e probiotici.
Nei casi gravi , se non c’è indicazione chirurgica d’urgenza, il trattamento conservativo si basa su alcuni giorni di digiuno assoluto, con adeguato supporto idroelettrolitico e nutrizionale per via endovenosa. A questo si associa una terapia antibiotica per via endovenosa ad alto dosaggio, antiinfiammatoria e antidolorifica.
Ascesso – peritonite – perforazione – occlusione
Il trattamento di queste complicazioni è quasi sempre chirurgico.
In caso di ascesso localizzato , di solito associato a una piccola perforazione, l’obiettivo è quello di portare via il pus ed eliminare la complicanza infettiva. In casi di ascessi limitati è possibile quindi associare al trattamento medico intensivo il posizionamento di un drenaggio per via percutanea che permetta la pulizia della raccolta infettiva. Questo permette di rimandare ad un secondo tempo la rimozione chirurgica del tratto intestinale malato, che si può eseguire a distanza di tempo ”in elezione”, con un intervento meno demolitivo, con minor rischio di complicazioni e sovente eseguibile in videolaparoscopia.
In casi più gravi , diventa indispensabile operare in urgenza. Lo scopo dell’intervento è di portare via il tratto intestinale infetto e di ripulire adeguatamente il cavo addominale dal pus.
Purtroppo, operando in un campo pesantemente contaminato da pus, batteri e feci, quasi sempre si è costretti a derivare le feci con una colostomia, essendo impossibile in tali condizioni creare una anastomosi tra il colon a monte ed il retto a valle. La colostomia, quasi sempre di tipo terminale, permette alle feci di uscire sulla superficie dell’addome ed ai tessuti di guarire correttamente.

In condizioni ottimali, un secondo intervento a distanza di 3-4 mesi permette poi di ricostruire il corretto transito intestinale. In circa un terzo dei casi, però, questo non è possibile, sia per la difficoltà tecnica di rioperare in un addome che è stato sede di una grave peritonite, sia perché questa patologia si ha per lo più in pazienti anziani, con molteplici patologie associate ed elevato rischio operatorio.
Dott. Stefano Enrico
 |
 Contatta il Dott. Enrico Contatta il Dott. Enrico |
Immagini copyright depositphotos\rob3000
Immagine copyright depositphotos\Artemida-psy