Il colon-retto costituisce la parte terminale dell’intestino, in cui avviene l’assorbimento di gran parte del liquido enterico e di sostanze nutritizie. Il tumore del colon-retto è dovuto alla proliferazione neoplastica delle cellule della mucosa che riveste questo organo.
Nei Paesi occidentali, il cancro del colon-retto rappresenta nella donna il secondo tumore maligno per incidenza e mortalità dopo quello della mammella, e nell’uomo il terzo dopo quello del polmone e della prostata.
La maggior parte dei casi insorge in età medio-avanzata, con il massimo tra i 65 e i 75 anni. In Italia, la comparsa di nuovi casi è di circa 110.000 all’anno, in costante aumento.
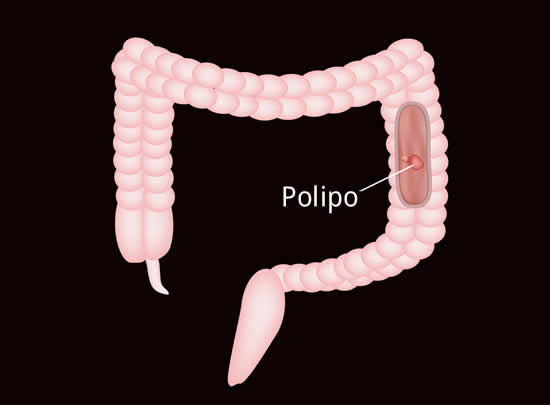
La maggior parte dei tumori del colon-retto deriva dalla trasformazione in senso maligno di polipi, piccole escrescenze dovute alla proliferazione delle cellule della mucosa intestinale. I polipi possono avere base piatta (sessili) e peduncolata.
Le cellule che li rivestono, inizialmente di tipo adenomatoso, benigno, possono col tempo (anni) trasformarsi, acquisendo diversi gradi di displasia: lieve - moderata – grave. A seguire, l’evoluzione della trasformazione porta alla comparsa di cellule carcinomatose, maligne.
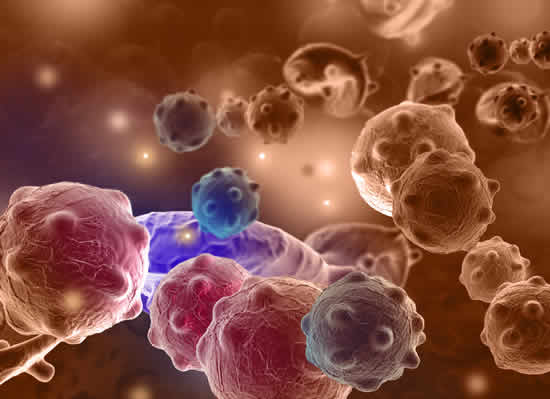
I polipi adenomatosi del colon vanno quindi considerati forme precancerose, sebbene rappresentino di per sé una patologia benigna. La trasformazione cellulare in senso neoplastico è un processo generalmente lento, che impiega anni ad avverarsi. La lesione tende a questo punto a crescere rapidamente, infiltrando la parete e/o creando una massa che va ad occuparne il lume.
Come tutte le neoplasie maligne, le cellule tendono poi a diffondersi nell’organismo dando origine alle metastasi, ovvero a crescita tumorale a distanza dalla lesione primitiva. Questo avviene a livello dei linfonodi che drenano la linfa del tratto intestinale interessato dal tumore, e a livello di organi bersaglio cui le cellule arrivano per via ematica, essenzialmente fegato e polmoni.
Alcune situazioni aumentano il rischio di sviluppare una neoplasia del colon-retto.
Fattori genetici
In una piccola parte di casi si è in presenza di vere e proprie sindromi ereditarie, in cui lo sviluppo di una neoplasia del CR avviene quasi con certezza. Tra queste sono da segnalare le poliposi adenomatose ereditarie (tra cui l'adenomatosi poliposa familiare o FAP, la sindrome di Gardner e quella di Turcot ) e quella che viene chiamata carcinosi ereditaria del colon-retto su base non poliposica (detta anche HNPCC o sindrome di Lynch ). Si tratta di malattie correlate a vere e proprie alterazioni genetiche, in cui la probabilità di trasmettere il gene alterato è del 50 per cento, indipendentemente dal sesso.
Familiarità
Sembra esserci una certa predisposizione familiare. Il rischio di sviluppare un tumore del colon aumenta di 2 o 3 volte nei parenti di primo grado di una persona affetta da cancro o da polipi del grosso intestino.
Fattori nutrizionali
Molti studi dimostrano che una dieta ad alto contenuto di calorie, ricca di grassi animali e povera di fibre è associata a un aumento dei tumori intestinali; viceversa, diete ricche di fibre (cioè caratterizzate da un alto consumo di frutta e vegetali) sembrano avere un ruolo protettivo.

Alcune semplici regole alimentari utili a prevenire questo tipo di tumore consistono nell’aderire il più possibile alla cosiddetta “dieta mediterranea”, ovvero:
- ridurre l'assunzione di grassi animali;
- consumare quotidianamente frutta e verdura;
- limitare l'alcol a un bicchiere di vino a pasto;
- dimagrire se si è obesi, evitare di ingrassare;
- aumentare l'apporto di fibre;
- limitare al massimo il consumo di cibi con conservanti (compreso il sale) o affumicati.
Fattori non ereditari
Sono importanti l'età avanzata, le malattie infiammatorie croniche intestinali (tra le quali la rettocolite ulcerosa e il morbo di Crohn ), una storia clinica passata di polipi del colon o di un pregresso tumore del colon-retto.
Sintomi
Nella maggior parte dei casi i polipi non danno sintomi; solo saltuariamente possono sanguinare leggermente, ma quasi mai questo sangue è visibile macroscopicamente nelle feci. E’ invece rilevabile con la ricerca chimica nelle feci del cosiddetto “sangue occulto".
Il tumore del colon-retto insorge nella maggior parte dei casi nel sigma (ovvero nell'ultima parte del colon vero e proprio) e nel retto; in un quarto di malati è il colon ascendente a essere colpito, mentre nel restante 25% dei casi la localizzazione della malattia e a livello del colon trasverso e del discendente.
Questo è importante perché i sintomi sono molto legati alla sede della neoplasia.
A livello del colon distale (sigma e retto) le feci sono più solide ed il lume intestinale è più stretto: più facilmente la neoplasia crea un ostacolo alla progressione delle feci, con stipsi e difficoltà di transito fino a veri e propri quadri di occlusione intestinale.
Un sanguinamento, inoltre, è più facilmente identificabile in quanto il sangue facilmente si ritrova visivamente nelle feci. Lo stesso avviene per le perdite di muco, spesso prodotto in abbondanza dal tessuto tumorale.
A questi sintomi specifici si associano spesso sintomi più vaghi, come perdita di peso, inappetenza, dolori addominali più o meno localizzati. Quesiti sintomi, poco specifici, sono spesso sottovalutati dal paziente.
La presenza di sangue o muco nelle feci, specialmente se associata ad un‘alterazione nel modo di andare di corpo, deve sempre essere segnalata e valutata insieme al medico.
Diagnosi
La diagnosi precoce si ottiene con gli esami di prevenzione, quali la ricerca del sangue occulto nelle feci e la colonscopia di screening, effettuata nella fascia di età di maggior rischio clinico (intorno ai 55 anni).
In caso di sintomi correlabili alla malattia, l’esame clinico completo di esplorazione rettale è il primo passo per arrivare alla diagnosi.

La colonscopia (ovvero l’esame endoscopico condotto con uno strumento flessibile che può risalire tutto il colon) è l’esame di scelta, che permette di visualizzare completamente la parete intestinale e – in presenza di una lesione – di effettuare biopsia della stessa o – per i polipi – la sua asportazione.
Una volta posta la diagnosi di neoplasia colorettale, è indispensabile valutare la diffusione della malattia a livello locale e a distanza, ovvero effettuarne la stadiazione.
Gli esami strumentali che permettono di stadiare la malattia sono l’ecografia, la TAC con mezzo di contrasto di addome e torace, l’ecoendoscopia o la Risonanza magnetica nelle lesioni del retto.
Cure e trattamenti
Il trattamento della neoplasia CR è multidisciplinare e si avvale dichirurgia, chemioterapia e radioterapia variamente integrate a seconda di tipo, sede, estensione locale e a distanza della neoplasia.
1 - Chirurgia
In caso di neoplasia aggredibile chirurgicamente in prima battuta, l’intervento consiste nell’ asportazione del tratto intestinale interessato, comprensivo dei vasi di apporto sanguigno e dei linfonodi ad essi annessi. Segue il ripristino della continuità del transito intestinale con l’anastomosi (congiungimento) dei tratti rimanenti.
In caso di neoplasie del colon dx, l’anastomosi del piccolo intestino con il colon trasverso avviene direttamente, senza bisogno di proteggere la sutura derivando le feci all’esterno.

In caso di neoplasie del colon sin o del retto, può essere necessario confezionare una stomia a monte dell’anastomosi, per derivare le feci all’esterno e permettere la corretta guarigione delle suture.
Segue un secondo intervento dopo 3-4 mesi, in cui viene chiusa la stomia.
Nelle neoplasie del retto, spesso è necessario sottoporre il paziente ad una radioterapia preoperatoria, quasi sempre associata a chemioterapia, per ridurre le dimensioni del tumore e “sterilizzare” il campo operatorio da possibili micrometastasi. In questo caso, dovendo effettuare l’anastomosi su tessuti irradiati e quindi più fragili, è quasi sempre indispensabile proteggere l’anastomosi con una stomia transitoria, da tenere per 2-4 mesi.
La tecnica Videolaparoscopica permette di effettuare questi interventi con un insulto chirurgico decisamente più limitato rispetto alle tecniche tradizionali ad addome aperto, essendo necessaria solo una piccola incisione per permettere l’estrazione del pezzo operatorio. La ripresa funzionale dell’organismo è decisamente più rapida, con recupero completo in pochi giorni, minor dolore postoperatorio e rapida ripresa delle normali attività. E’ ormai universalmente riconosciuta la validità oncologica della metodica, in tutto sovrapponibile per i risultati a quella tradizionale.
2 - Chemioterapia
La chemioterapia svolge un ruolo fondamentale sia nella malattia operabile sia in quella avanzata non operabile.
In caso di malattia avanzata nota prima dell’intervento, agli esami di stadiazione, è indicato eseguire preoperatoriamente una terapia neoadiuvante, allo scopo di ridurre la dimensione e la diffusione del tumore.
In base all’esame istologico, se positivo per invasione linfonodale ed in caso di tumore particolarmente aggressivo, viene proposto un trattamento chemioterapico cosiddetto adiuvante, cioè effettuato dopo l'intervento chirurgico per diminuire il rischio di recidiva.
Un ruolo importante, associato alla chemioterapia classica, è rivestito dall’utilizzo di farmaci biologici, che sensibilizzando le cellule neoplastiche sono in grado di aumentare la risposta ai farmaci impiegati negli schemi classici.
3 - Radioterapia
Nel tumore del retto, la radioterapia sia pre- sia post- operatoria, a seconda delle indicazioni, svolge un ruolo fondamentale in quanto in grado di ridurre in maniera statisticamente significativa le recidive locali e di allungare la sopravvivenza .
Dott. Stefano Enrico
 |
 Contatta il Dott. Enrico Contatta il Dott. Enrico |
Immagine copyright depositphotos\decade3d
Immagine copyright depositphotos\mikrostoker
Immagine copyright depositphotos\annyart
Immagine copyright depositphotos\Artemida-psy
Immagine copyright depositphotos\robertprzybysz
Immagine copyright depositphotos\pajche
Immagine copyright depositphotos\vitanovski